Sadashiv Peth၊ Pune ရှိ အာခေါင်ကွဲခွဲစိတ်မှု
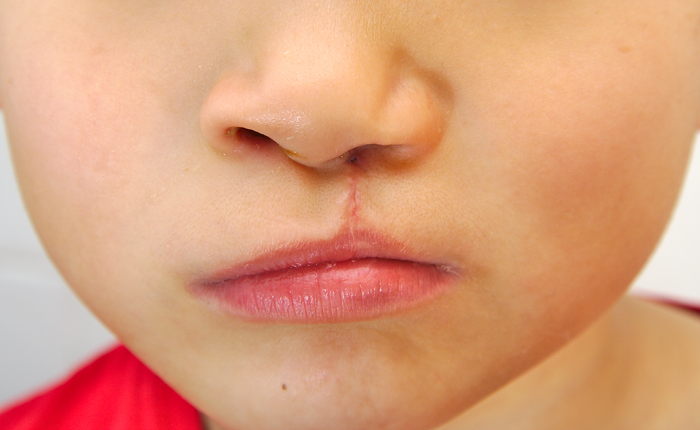
သားအိမ်တွင်း အစောပိုင်း ဖွံ့ဖြိုးမှု ကာလအတွင်း ခံတွင်း ကောင်းစွာ မပိတ်ပါက အာခေါင်ကွဲ ဟုခေါ်သည်။ အာခေါင်ကို အပိုင်းနှစ်ပိုင်းဖြင့် ပြုလုပ်ထားပြီး အာခေါင်ပျော့နှင့် အာခေါင်မာသည်။ ခံတွင်းခေါင်မိုး၏ရှေ့ရှိ အရိုးအပိုင်းသည် အာခေါင်မာကြောဖြစ်ပြီး အာခေါင်ပျော့သည် ပျော့ပျောင်းသောတစ်ရှူးများဖြင့် ပြုလုပ်ထားပြီး ခံတွင်း၏နောက်ဘက်တွင် တည်ရှိသည်။ ကလေးငယ်များသည် အာခေါင်၏ အစိတ်အပိုင်းတစ်ခု သို့မဟုတ် နှစ်ခုလုံးတွင် ကွဲသွားခြင်းနှင့်အတူ မွေးဖွားလာနိုင်သည်။ နှုတ်ခမ်းကွဲခြင်း သို့မဟုတ် သွားဖုံးကွဲခြင်းလည်း ဖြစ်နိုင်သည်။
အာခေါင်ကွဲဆိုတာ မွေးကင်းစကလေးငယ်တွေမှာ အဖြစ်များဆုံး ပြဿနာတစ်ခုပါ။ နှစ်စဉ် ကလေးခြောက်ရာလျှင် တစ်ဦးခန့်သည် အကွဲအပြဲဖြင့် မွေးဖွားလာကြသည်။
အကြောင်းတရားများ
ပုံမှန်အားဖြင့် အာခေါင်ကွဲရခြင်း အကြောင်းရင်းကို မသိရသေးဘဲ တားဆီးရန် မဖြစ်နိုင်ပေ။ ဒါပေမယ့် အာခေါင်ကွဲဖြစ်စေနိုင်တဲ့ အကြောင်းရင်းတွေကတော့-
- မျိုးရိုးဗီဇနှင့် ပတ်ဝန်းကျင်ဆိုင်ရာအချက်များ - မိဘ၊ ဆွေမျိုး သို့မဟုတ် မွေးချင်းတွင် ပြဿနာရှိလျှင် မွေးကင်းစကလေးတွင် အာခေါင်ကွဲဖြစ်နိုင်ခြေ ပိုများသည်။ သန္ဓေသားသည် သားအိမ်အတွင်း ကြီးထွားဖွံ့ဖြိုးနေချိန်တွင် ဓာတုပစ္စည်းများ သို့မဟုတ် ဗိုင်းရပ်စ်များနှင့် ထိတွေ့မိပါက အာခေါင်ကွဲခြင်းကို ဖြစ်စေနိုင်သည်။
- ဆေးဝါးများနှင့် ဆေးဝါးများ - ကိုယ်ဝန်ဆောင်စဉ်သောက်ပါက psoriasis၊ အဆစ်အမြစ်ရောင်ရောဂါနှင့် ကင်ဆာရောဂါတို့ကို ကုသရာတွင် အသုံးပြုသော ဝက်ခြံပျောက်ဆေးများ၊ ဖမ်းရမိသောဆေးများနှင့် methotrexate ကဲ့သို့သော ဆေးဝါးအချို့သည် အာခေါင်ကွဲဖြစ်စေနိုင်သည်။
- Van der Woude syndrome သို့မဟုတ် velocardiofacial syndrome ကဲ့သို့သော အခြားသော ဆေးဘက်ဆိုင်ရာ အခြေအနေများ ၏ တစ်စိတ်တစ်ပိုင်း
- ဆီးချိုရောဂါ
- စီးကရက်ဆေးလိပ်
- အရက်သောက်ခြင်း
- ဖောလစ်အက်ဆစ်ကဲ့သို့သော ကိုယ်ဝန်ဆောင်ဗီတာမင်များ ချို့တဲ့ခြင်း။
ရောဂါလက္ခဏာများ
မွေးရာပါ အာခေါင်ကွဲတာကို ချက်ချင်းသိနိုင်တယ်။ ၎င်းသည်-
- အာခေါင်ခေါင်မှာကွဲတာက မျက်နှာရဲ့တစ်ဖက် ဒါမှမဟုတ် နှစ်ဖက်စလုံးကို ထိခိုက်နိုင်တယ်။
- မျက်နှာကို တိုက်ရိုက်မပြဘဲ ပါးစပ်ခေါင်မိုးမှာ အကွဲကြောင်း
- နှုတ်ခမ်းအပေါ်ပိုင်းသွားဖုံးနှင့် အာခေါင်မှတဆင့် နှာခေါင်းအောက်ခြေအထိ ခွဲထွက်သည်။
တစ်ခါတစ်ရံတွင် အာခေါင်ပျော့သော ကြွက်သားများတွင်သာ ကွဲသွားနိုင်သည်။ မွေးစတွင် သတိမထားမိဘဲ ဖြစ်နိုင်ပြီး ရောဂါလက္ခဏာများ ပြလာသောအခါ နောက်ပိုင်းတွင် ရောဂါရှာဖွေတွေ့ရှိနိုင်မည်မဟုတ်ပေ။ အာခေါင်ကွဲအမြှေးပါးဟု လူသိများသော ၎င်း၏ရောဂါလက္ခဏာများမှာ-
- နာတာရှည်နားပိုးဝင်ခြင်း
- အစာကျွေးရန်ခက်ခဲခြင်း။
- အခက်အခဲမျိုချ
- အရည်များ သို့မဟုတ် အစားအစာများသည် နှာခေါင်းမှ ထွက်သည်။
- နှာစေးသံ
Apollo Spectra ဆေးရုံ၊ Pune တွင် ရက်ချိန်းတောင်းပါ။
ခေါ်ရန် 1860-500-2244 ရက်ချိန်းယူရန်
ရောဂါအမည်ဖေါ်ခြင်း
မွေးစတွင် အာခေါင်ကွဲကို မြင်နိုင်သောကြောင့် အာခေါင်၊ နှာခေါင်း၊ ပါးစပ်တို့ကို ရုပ်ပိုင်းဆိုင်ရာ စစ်ဆေးမှုဖြင့် စစ်ဆေးရန် လွယ်ကူသည်။ ကိုယ်ဝန်ဆောင်စဉ် အာထရာဆောင်းရိုက်ခြင်းသည် သန္ဓေသားအတွင်း ကွဲခြင်းရှိမရှိ ဆုံးဖြတ်ရန် ကူညီပေးနိုင်သည်။ ရောဂါရှာဖွေတွေ့ရှိပါက၊ သင့်ဆရာဝန်သည် ကလေးအနီးတစ်ဝိုက်ရှိ ရေမြွှာအရည်အချို့ကို ဖယ်ထုတ်နိုင်ပြီး အခြားမျိုးရိုးဗီဇဆိုင်ရာ မူမမှန်မှုများရှိမရှိကို စစ်ဆေးနိုင်ပါသည်။
ကုသ
အာခေါင်ကွဲ ခွဲစိတ်မှုဖြင့်သာ ပြုပြင်နိုင်သော်လည်း ကလေး၏ ပါးစပ်ခေါင်မိုးတွင် အဖွင့်အပိတ်ခံရမည်ဖြစ်သည်။ ပလတ်စတစ်ဆာဂျရီနှင့် ENT ခွဲစိတ်ဆရာဝန်များ၊ ခံတွင်းခွဲစိတ်ဆရာဝန်များ၊ ကလေးအထူးကုများနှင့် သွားဆရာဝန်များအပါအဝင် အထူးကုအဖွဲ့တစ်ဖွဲ့သည် ဤခွဲစိတ်မှုတွင် အတူတကွလုပ်ဆောင်မည်ဖြစ်သည်။ ပထမဦးစွာ ကလေးအား မေ့ဆေးပေးသောကြောင့် ခွဲစိတ်မှုအတွင်း နိုးနေမည်မဟုတ်သည့်အပြင် နာကျင်မှုကို ခံစားရမည်မဟုတ်ပေ။ ထို့နောက် ခွဲစိတ်မှုမှတစ်ဆင့် ကလေး၏ပါးစပ်ကို ဖွင့်ထားနိုင်ရန် လက်ပတ် သို့မဟုတ် ကိရိယာကို ထားရှိမည်ဖြစ်သည်။ ထို့နောက် အာခေါင်အကွဲတစ်လျှောက် နှစ်ဖက်စလုံးတွင် ခွဲစိတ်မှုများ ပြုလုပ်မည်ဖြစ်သည်။ အာခေါင်မာသောအရိုးရှိ တစ်ရှူးအလွှာကို ဖြေလျော့ပေးခြင်းဖြင့် တစ်သျှူးကို ဆွဲဆန့်နိုင်မည်ဖြစ်သည်။ ထို့နောက် အာခေါင်တစ်ရှူးကို ဆန့်ထုတ်ပြီး ခံတွင်းခေါင်မိုးအလယ်သို့ ရွှေ့နိုင်စေရန် သွားဖုံးတစ်လျှောက် ဖြတ်တောက်မည်ဖြစ်သည်။ ထို့နောက် ခွဲစိတ်ကုသနေစဉ်အတွင်း အရည်ပျော်သွားမည့် ချုပ်ရိုးများကို အသုံးပြု၍ တစ်သျှူးအတွင်းပိုင်းအလွှာကို ပိတ်သွားမည်ဖြစ်သည်။ ထို့နောက် တစ်သျှူး၏ အပြင်ဘက်အလွှာကို ပျော်ဝင်မည့် ချုပ်ရိုးများဖြင့် ပိတ်သွားပါမည်။ သွားဖုံးတစ်လျှောက် ခွဲစိတ်မှုများကို ကုသရန်အတွက် လာမည့်ရက်သတ္တပတ်အနည်းငယ်အတွင်း ပွင့်ထွက်သွားမည်ဖြစ်သည်။ ခွဲစိတ်မှုသည် Z နှင့်တူသည်။
"Z" ပုံသဏ္ဍာန်သည် အောက်ပါနည်းလမ်းများဖြင့် ကလေး၏ စကားပြောကို တိုးတက်ကောင်းမွန်အောင် ကူညီပေးသောကြောင့် ပိုကောင်းပါသည်။
- ကြီးထွားမှုနှင့် အနာကျက်စေရန်အတွက် အာခေါင်ပျော့ရှိ ကြွက်သားများကို ပုံမှန်အနေအထားတွင် ထားရှိပါ။
- ဖြောင့်စင်းသော ခွဲစိတ်မှုထက် ပိုရှည်သောကြောင့် အာခေါင်ပျော့သည် "Z" ပုံသဏ္ဍာန်ဖြင့် ရှည်လာသည်။ ခွဲစိတ်မှုစပြီး သက်သာလာတဲ့အခါ အရှည်က ပိုတိုလာမယ်။
အာခေါင်ကွဲခြင်းကို တားဆီးရန် မဖြစ်နိုင်သော်လည်း၊ ၎င်းဖြစ်နိုင်ချေကို လျှော့ချရန် အချို့သော အဆင့်များကို လုပ်ဆောင်နိုင်သည်၊ ဥပမာ-
- ကိုယ်ဝန်ဆောင်စဉ် ဗီတာမင်စီ ပုံမှန်သောက်ပါ။
- ဆေးလိပ် သို့မဟုတ် အရက်သောက်ခြင်းကို ရှောင်ကြဉ်ပါ။
- မျိုးရိုးဗီဇဆိုင်ရာ အကြံဉာဏ်ကို စဉ်းစားပါ။
အာခေါင်ကွဲကလေးများသည် အောက်ပါကဲ့သို့သော စိန်ခေါ်မှုများစွာကို ရင်ဆိုင်နေရသည်။
- နို့တိုက်ရခက်ခြင်း – အာခေါင်ကွဲခြင်းသည် ကလေးများကို စို့ရခက်ခဲစေသောကြောင့် နို့တိုက်ရန် ခက်ခဲနိုင်သည်။
- သွားနှင့်ခံတွင်းဆိုင်ရာပြဿနာများ – သွားဖုံးအပေါ်ပိုင်းအကွဲအပြဲများ ပေါက်သွားပါက သွားများဖွံ့ဖြိုးခြင်းဆိုင်ရာ ပြဿနာများ ရှိနိုင်သည်။
- နားပိုးဝင်ခြင်း – အာခေါင်ကွဲကလေးများသည် နားအလယ်အလတ် အရည်ထွက်ခြင်းနှင့် အကြားအာရုံဆုံးရှုံးနိုင်ခြေ ပိုများသည်။
- စကားပြောချို့ယွင်းချက်များ – အာခေါင်ကွဲသည် အသံထွက်ရာတွင် အသုံးပြုသောကြောင့် ပုံမှန်စကားပြောဖွံ့ဖြိုးမှုတွင် ပြဿနာများဖြစ်စေနိုင်သည်။ အပြောအဆိုက နှာလွန်းတယ်။
- လူမှုရေးနှင့် စိတ်ပိုင်းဆိုင်ရာပြဿနာများ – အာခေါင်ကွဲကြောင့် ကလေး၏အသွင်အပြင် ထိခိုက်လာကာ လူမှုဆက်ဆံရေး၊ အပြုအမူနှင့် စိတ်ပိုင်းဆိုင်ရာ ပြဿနာများ ဖြစ်ပေါ်လာနိုင်သည်။
အာခေါင်ကွဲ ပြုပြင်ခြင်း သည် 18 နှစ်အထက် ပြုလုပ်သော ခွဲစိတ်မှုများစွာ လိုအပ်ပါသည်။ ကလေးအသက် 6 လမှ 12 လကြားတွင် ပထမဆုံးခွဲစိတ်မှုကို ပြုလုပ်သည်။ ကလေးအသက် 8 နှစ်လောက်ရှိတဲ့အခါ၊ သူ သို့မဟုတ် သူမဟာ အရိုးဆက်ဖို့ လိုအပ်နိုင်ပါတယ်။ နှာခေါင်းနှင့် နှုတ်ခမ်းနှင့် စကားပြော၊ နှာခေါင်းနှင့် ပါးစပ်ကြားရှိ အပေါက်များကို ပိတ်ရန်၊ အသက်ရှူရာတွင် အထောက်အကူဖြစ်စေရန်နှင့် မေးရိုးကို တည်ငြိမ်စေရန်နှင့် ပြန်လည်ချိန်ညှိရန် အပိုခွဲစိတ်မှုများ လိုအပ်နိုင်သည်။
ရောဂါလက္ခဏာများ
ကုသ
- ရင်သားကင်ဆာတိုးမြှင့်ခွဲစိတ်ကုသမှု
- အာခေါင်ကွဲ ပြုပြင်ခြင်း။
- အသွင်အပြင်
- Gynecomastia
- ဆံပင်ကျွတ်ခြင်းကို ကုသခြင်း။
- ဆံပင်အစားထိုး
- လက်ပြန်လည်တည်ဆောက်ရေး ခွဲစိတ်မှုများ
- မေးရိုးပြန်လည်တည်ဆောက်ရေးခွဲစိတ်
- Liposuction
- MASTOPEXY
- Maxillofacial ခွဲစိတ်ကုသ
- ပြန်လည်တည်ဆောက်ထားသော ပလပ်စတစ်ခွဲစိတ်မှု
- Rhinoplasty
- အမာရွတ်တည်းဖြတ်မူ
- Tummy Tuck

.svg)
.svg)
.svg)
.svg)









